Cuando se anunció el surgimiento del nuevo coronavirus a finales de diciembre de 2019, el nuevo patógeno ya tenía dos meses dispersándose por la ciudad de Wuhan y varios sitios de la provincia de Hubei, China.
Thank you for reading this post, don't forget to subscribe!El equipo internacional de científicos de la Organización Mundial de la Salud (OMS) que ha investigado el origen de la pandemia estima que desde finales de octubre de 2019 ya se habían reportado los primeros casos de una enfermedad emergente y desconocida que ocasionaba casos atípicos de neumonía y, con frecuencia, causaba la muerte. (https://www.who.int/health-topics/coronavirus/origins-of-the-virus)
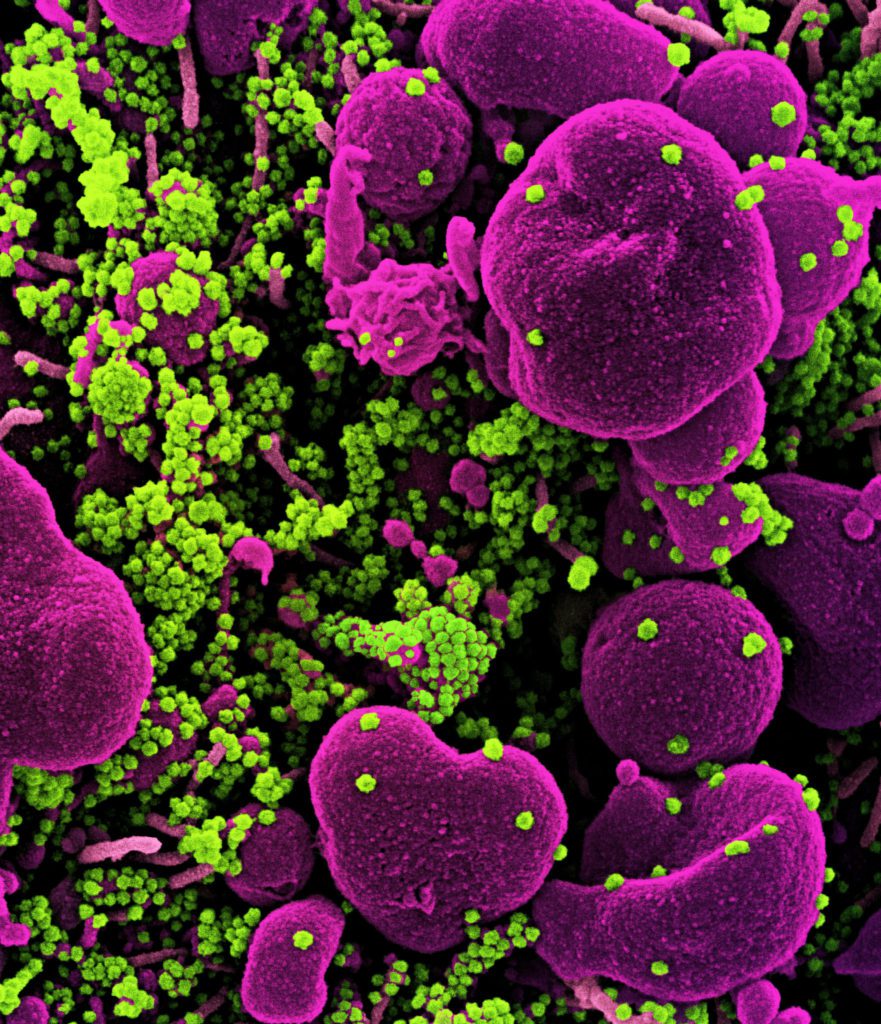
El laboratorio de secuenciación Capital Bio Medicals, en Pekín, analizó las muestras de los primeros pacientes y los resultados descubrieron al nuevo patógeno: un “coronavirus” similar al SARS. Inicialmente se le llamó 2019-nCoV por la nomenclatura en inglés que significa “nuevo coronavirus de 2019”.
El médico chino Li Wenliang, quien atendió a varios pacientes que sufrían ese cuadro respiratorio, alertó a otros colegas a través de sus contactos en un chat telefónico a fines de diciembre: “No circule el mensaje fuera de este grupo. Haga que su familia y seres queridos tomen precauciones”.
Pero sus mensajes empezaron a dispersarse casi tan rápido como el nuevo virus por toda China. A pesar de los intentos del gobierno por detener su difusión los mensajes llegaron a médicos y científicos de otros países.
Ante la multiplicación de casos y los análisis de más muestras que confirmaban la presencia de un nuevo coronavirus, el gobierno tuvo que admitir la existencia del patógeno, pero difundió que la enfermedad estaba ligada al contacto con animales salvajes y que la zona cero del brote era un mercado de mariscos y de animales vivos en Huanan, Wuhan, una ciudad con 11 millones de habitantes.
“No circule el mensaje fuera de este grupo. Haga que su familia y seres queridos tomen precauciones”.
Li Wenliang, médico chino, quien lanzó la alerta
En la primera semana de enero ya había más de dos mil personas infectadas, pero los casos se duplicaban cada dos días. Ante el desbordamiento de casos, se sometió a esta urbe y a otras diez ciudades cercanas a una cuarentena estricta, prácticamente draconiana.
Varios países vecinos tomaron la decisión de restringir la llegada de personas provenientes de China a sus puertos, aeropuertos y fronteras con el afán de contener o retrasar la llegada del nuevo virus.
El 11 de marzo de 2019, tres meses después de la alerta de Wenliang y cinco meses después de los primeros casos, la OMS anunciaría, por fin, la existencia de una pandemia causada por el nuevo patógeno conocido como coronavirus tipo 2 causante del Síndrome Respiratorio Agudo y Severo abreviado en inglés SARS-CoV-2.
Para entonces había casi 120 mil casos y más de 4 mil muertes en 114 países de cinco continentes. La declaratoria de la pandemia era una simple formalidad que llegaría muy tarde.
Origen aún incierto
Hay una gran controversia internacional sobre cómo “saltó” al ser humano este nuevo virus. Predominan varias hipótesis y en todas ellas el murciélago es uno de los actores principales, por ser reservorio natural de los coronavirus.
Cuatro causas son las de mayor consenso: 1) Transmisión zoonótica natural y directa; 2) A través de un animal intermediario, como el pangolín (también zoonosis); 3) Por comida congelada china; y 4) Por medio una liberación accidental en un laboratorio. La liberación intencional desde un laboratorio quedó descartada.
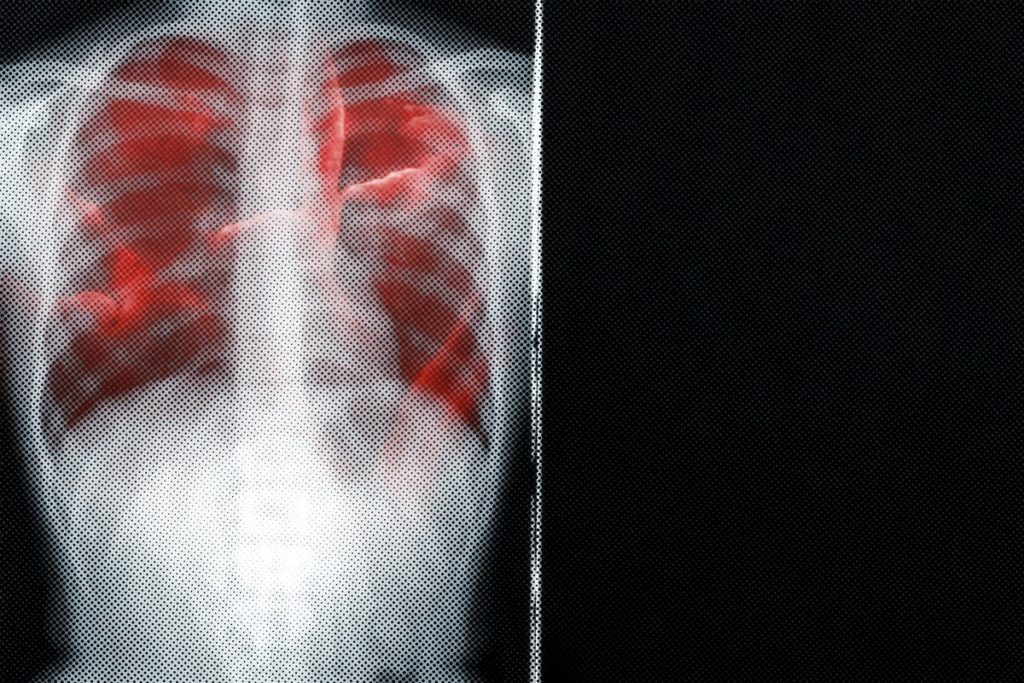
Los científicos tenían más dudas que certezas, pero pronto se percataron de que quienes dispersaron el coronavirus eran viajeros contagiados y asintomáticos; quienes más morían eran hombres adultos y, con frecuencia, con alguna comorbilidad. Observaron que no se trataba solo de una enfermedad respiratoria sino de una enfermedad multiorgánica y multisistémica.
A pesar de que los datos científicos alertaban sobre la gravedad de la enfermedad, autoridades sanitarias de la mayoría de los países minimizaron el riesgo y las 10 semanas de tiempo que transcurrió entre el aviso del gobierno chino y la emergencia sanitaria internacional de la OMS no fueron aprovechadas para implementar medidas epidemiológicas para enfrentar los brotes. Gobiernos como el de México anunciaron: “Se trata de una simple gripe similar a la influenza”.
A dos años de distancia esa “simple gripe” ocasionada por el SARS-CoV-2 ha cobrado la vida de más de 700 mil personas y ha causado más de cinco millones y medio de contagios en México.
El 11 de marzo de 2019, tres meses después de la alerta de Wenliang y cinco meses después de los primeros casos, la OMS anunciaría, por fin, la existencia de una pandemia causada por el nuevo patógeno conocido como coronavirus tipo 2 causante del Síndrome Respiratorio Agudo y Severo abreviado en inglés SARS-CoV-2.
Algunas enseñanzas
Debe quedar claro que, a pesar del triunfalismo de los gobiernos, a dos años de distancia la pandemia aún no ha terminado. Tan solo en México hay centenas de muertes y miles de contagios cada día.
Pero hay muchas cosas que debemos aprender: en primer lugar, la COVID-19 mostró con toda su crudeza la dependencia científica y tecnológica de nuestro país. El papel de México quedó supeditado a la del simple comprador de vacunas, medicamentos y equipo médico.
El sistema de salud en nuestro país está pauperizado, fue incapaz no solo de atender la emergencia sanitaria, sino persiste su incompetencia para atender los problemas estacionales de salud de la población. Es el de peor calidad y cobertura entre los países de la Organización para la Cooperación y el Desarrollo Económico (OCDE) y uno de los de mayor rezago en América Latina.
Se puso de manifiesto la terrible desigualdad al interior de las naciones y entre ellas, que se reflejó en sistemas de salud inequitativos que están al alcance de pocas personas. En los países más pobres y con peores sistemas de salud, los índices de letalidad sobrepasaron la media (1.5%), llegando incluso al 14%, como el caso de México.
Ante un mundo globalizado e intercomunicado estaba claro que las fronteras nacionales no podrían contener totalmente al virus y tampoco hubo una respuesta eficaz y expedita de la mayoría de los países. Sin embargo, hubo muchos casos exitosos como Japón, Singapur, Nueva Zelanda y Vietnam.
La irrupción del coronavirus llegó en un momento en el que ya existían avances científicos y desarrollos tecnológicos clave que permitieron identificarlo rápidamente y combatirlo, por ejemplo, la capacidad de realizar la secuencia genómica del microorganismo y la identificación de su mecanismo de infección, la proteína de pico.
Se pudieron desarrollar vacunas efectivas y seguras en menos de un año, y se han desarrollado tratamientos terapéuticos, medicamentos y equipo y material médico. Pero a la vez persiste una distribución desigual de vacunas, terapias y tecnologías.
Quedó claro que se deben mejorar los sistemas de vigilancia global de enfermedades emergentes que permitan prevenir las próximas pandemias que todavía tenemos que enfrentar en el futuro.
En la parte científica, aún se ignora por qué el SARS-CoV-2 hace que algunas personas sean más vulnerables, ocasionándoles enfermedad grave, efectos en el largo plazo y la muerte, mientras que para otras es totalmente inocuo.
En México y otros países como Estados Unidos, Brasil y la India quedó claro que la desinformación y el mal gobierno cobraron la vida de muchas más personas. Que las decisiones gubernamentales no se basaron en el conocimiento científico y que se implementaron medidas con base en intereses políticos.
Estas son solo algunas de las enseñanzas que nos ha dejado la pandemia, y en futuras colaboraciones profundizaré sobre ellas y abordaré otras más.

